8 下部消化器系・生殖器系のおはなし(1)腎臓と尿(2)
(2)ネフローゼ症候群
ここでネフローゼ症候群についても説明しておきます。
ネフローゼ症候群は、
1日3.5g以上のタンパク尿が見られ、
血中アルブミンが3g/㎗以下の
低タンパク血症がでる病態をまとめたもの。
毎度おなじみ、原発性と続発性に分けられます。
続発性の原因には遺伝性、がん、肝炎ウイルスや
マラリア・HIVなどの感染、薬のほか、
糖尿病、全身性エリテマトーデス、
アミロイドーシス等の全身性疾患があります。
多くは、もう説明し終わっていますね。
原発性の例として「微小変化型ネフローゼ症候群」と
「膜性腎症」についておはなしします。
微小変化型ネフローゼ症候群は、
小児のネフローゼ症候群の約8割、
成人のネフローゼ症候群の約4割を占めます。
ネフローゼ症候群の名の通り、
多タンパク尿、低タンパク血症を起こしますが…
意外なほど、糸球体はおかしくなっていません。
「おかしくなる度合い(変化)が、ごくわずか(微小)」
というネフローゼ症候群です。
急に浮腫と体重増加が見られ、
高コレステロール血症が必須レベルで合併してきます。
ステロイドが良く効くので「治りやすい」のですが、
約半分は再発してしまいます。
膜性腎症は成人に多いネフローゼ症候群を示す病気。
糸球体に抗体を含んだ
免疫複合体が沈着してしまったものです。
高齢者に多く、約4割が続発性で残りは原因不明です。
あまりにネフローゼ症状がひどいと、
ステロイド等の薬物療法対象になります。
なお、抗体と言ってもIg-Aが沈着すると
「Ig-A腎症」と別の名前になります。
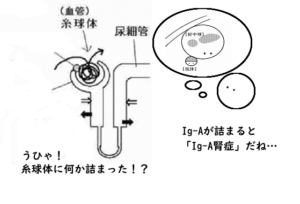
Ig-A腎症は、慢性糸球体腎炎のうち、
Ig-Aを主体とする沈着物がたまるもの。
日本では慢性糸球体腎炎のうち成人では約3割、
小児でも約2割を占めるものです。
症状は定期検診等で偶然見つかる
タンパク尿や血尿がスタートです。
原因が分からず、治療方法も根本的なものがなく、
対症療法になってしまいます。
レニン・アンギオテンシン系阻害薬や副腎皮質ステロイド、
免疫抑制剤等が使われますね。
透析が必要になるレベルに10年で10~15%、
20年後には約4割が到達してしまいます。
話をネフローゼ症候群一般に戻して。
コレステロールや中性脂肪(TG)が増える
高脂血症状態になりやすいのは、
血液中タンパク質減少が原因です。
そのままでは血液の浸透圧が低下してしまうため、
肝臓が血液浸透圧維持に役立つ
リポタンパク質を増産するからですね。
ネフローゼ症候群に合併しやすいのは、
急性腎不全と血栓症と易感染性。
急性腎不全は微小変化型ネフローゼ症候群で、
血栓症は膜性腎症で起こりやすいですね。
原則は、入院して安静維持。
食事はタンパク尿の出るネフローゼ期には
1日6g以下の食塩制限。
腎臓に負担をかけないための
0.8~1.0g/体重㎏の低タンパク食になります。
利尿薬と血栓予防のワーファリンも追加ですね。
腎臓の働きが正常になれば、生活制限はいりませんよ。